Krampfadern der unteren Extremitäten sind durch die Ausdehnung der oberflächlichen Beinvenen gekennzeichnet, die mit der Verletzung des Blutflusses in ihnen und dem Versagen der Klappen einhergeht. Infolgedessen nehmen die Venen in Länge und Durchmesser zu, erhalten ein schlangenförmiges, zylindrisches oder sackförmiges Aussehen, obwohl die aufgeführten Deformitäten auch gemischt auftreten.
Merkmale des Venensystems
Die Entstehung und Entwicklung von Krampfadern hängt direkt mit dem Venensystem der Beine zusammen, das besteht aus:
- Stammvenen: klein und groß;
- tief gelegene Venen (im Unterschenkel und Oberschenkel);
- Perforansvenen, die das Bindeglied zwischen den beiden bisherigen Systemen darstellen.
Normalerweise werden 90% des Blutes durch die tiefen Venen und die restlichen 10% durch die oberflächlichen Venen zu den unteren Gliedmaßen transportiert. Wenn es zur Seite des Herzens zurückkehrt, wird dieser Mechanismus durch Klappen in den Venenwänden unterstützt. Wenn die nächste Blutportion ankommt, flattern sie, um ihre Bewegung von oben nach unten unter dem Einfluss der Schwerkraft zu verhindern. Muskelkontraktionen drücken das Blut weiter zum Herzen und ermöglichen einen normalen Blutfluss.
Bei längerem Aufenthalt einer Person in aufrechter Position kann sich eine Blutstagnation entwickeln, die den Druck in den Venen erhöht und deren Durchmesser vergrößert. Dieser Vorgang führt zu einem unvollständigen Schließen der Klappenklappen, wodurch der Blutfluss mit seinem Rückfluss vom Herzen - Reflux - gestört wird.
Betroffen sind eher tiefe Venenklappen, da sie die größte Blutmenge führen und somit die größte Belastung erfahren. Um den hohen Druck in ihnen zu senken, wird ein Teil des Blutes von perforierten Venen zu den oberflächlichen transportiert, die ursprünglich nicht für ein großes Volumen gedacht waren. Eine solche Belastung der Venenwände führt zu ihrer Ausdehnung und zur Bildung von Krampfadern.
Gleichzeitig dringt das Blut ohne Unterbrechung in die tiefen Venen ein, aber aufgrund der Verletzung ihrer Funktionen und der normalen Aktivität der Klappenklappen der perforierten Venen wird das Blut auf die oberflächlichen Gefäße umverteilt. Infolgedessen entwickeln sich chronische Krampfadern, die im Laufe der Zeit von schmerzhaften Empfindungen, Ödemen und trophischen Geschwüren begleitet werden.
Ursachen der Krankheit
Früher wurde eine der Hauptursachen für Krampfadern als Erbfaktor bezeichnet, aber heute ist diese Theorie widerlegt. Natürlich ist es möglich, die häufigen Manifestationen der Krankheit in einigen Familien zu verfolgen, dies liegt jedoch eher an den Besonderheiten des Lebens, die in der Familie vermittelt werden: Esskultur, passive Ruhe, sitzende Arbeit und dergleichen.
Die Entstehung von Krampfadern beruht auf dem Vorhandensein von Reflux im Venensystem, wenn das Blut in den Venen in die entgegengesetzte Richtung zirkuliert. Ein zusätzlicher Bluttransport von tiefen Venen zu oberflächlichen Venen ist aufgrund einer angeborenen oder erworbenen degenerativen Pathologie des Klappenapparates möglich. Dadurch überfüllen sich die oberflächlichen Gefäße mit Blut und weiten sie bei der Bildung von Venenknoten auf.
Als einer der Hauptgründe für die Entstehung von Krampfadern wird eine ungesunde Ernährung angesehen, die in einigen Fällen zu Übergewicht führt. Diese Menschen bewegen sich wenig, essen meist stark verarbeitete Lebensmittel und der Anteil an pflanzlichen Ballaststoffen in der Nahrung wird minimiert. Schließlich sind sie daran beteiligt, die Wände von Venen und Blutgefäßen zu stärken und eine chronische Verstopfung zu verhindern, die den intraabdominalen Druck stark erhöht und damit Krampfadern provoziert. Beachten Sie, dass eine Zunahme des Körpergewichts von mehr als 20 % das Krankheitsrisiko um das Fünffache erhöht.
Der wichtigste provozierende Faktor für Frauen ist das Tragen eines Babys, während das Risiko von Krampfadern mit jeder weiteren Schwangerschaft steigt. Starke Gewichtszunahme und eine vergrößerte Gebärmutter belasten die stagnierenden Beine. Diese Situation wird durch den ständig steigenden intraabdominalen Druck und die Wirkung des Hormons Progesteron verschlimmert, das den Zustand der elastischen Fasern in den Wänden der Blutgefäße beeinflusst.
Andere Faktoren, die Krampfadern der unteren Gliedmaßen verursachen, sind:
- eine sitzende Lebensweise, tagsüber Stehen (z. B. Friseur), lange Flüge oder lange Reisen. All dies führt zu stagnierenden Prozessen in den unteren Gliedmaßen, wenn sich Blut in den oberflächlichen Venen ansammelt und schlecht zum Herzen transportiert wird;
- erhöht manchmal das Risiko, Krampfadern bei Frauen zu entwickeln, die unbequeme und enge Schuhe tragen, insbesondere Modelle mit hohen Absätzen;
- Korsetts und enge Unterwäsche straffen die Leistenvenen und erhöhen den intraabdominalen Druck, was eine direkte Voraussetzung für Krampfadern ist;
- hoher Blutdruck;
- Rauch, der indirekt zu einer Verdünnung der Gefäßwände führt.
Krankheitsklassifikation
Krampfadern der unteren Gliedmaßen werden nach der Prävalenz venöser Läsionen, ihrer Lokalisation und dem Vorhandensein von pathologischen Refluxen, die durch einen gestörten Blutabfluss gekennzeichnet sind, klassifiziert. Es gibt 4 Formen von Krampfadern:
- intrakutane und subkutane (segmentale) Krampfadern, bei denen kein pathologischer Abfluss von venösem Blut auftritt;
- segmentale Krampfadern, wenn Reflux durch perforierende oder oberflächliche Venen auftritt;
- eine häufige Form von Krampfadern, bei der gleichzeitig ein Reflux durch die perforierenden und oberflächlichen Venen auftritt;
- Krampfadern sind durch Reflux in den tiefen Venen gekennzeichnet.
Nachdem die Krampfadern der unteren Extremitäten chronisch geworden sind, betrachtet die Phlebologie ihre drei Grade:
- Vorübergehendes Ödem, das regelmäßig vor dem Hintergrund des "Schwere-Bein"-Syndroms auftritt.
- Anhaltende und anhaltende Ödeme. Hyperpigmentierung und Ekzeme können auftreten.
- Venöses Geschwür trophischer Natur.
Der letztere Grad ist am schwierigsten zu behandeln, da er eine vorläufige Entfernung von Entzündungen und eine Heilung des Hautgewebes erfordert.
Stadien und Symptome
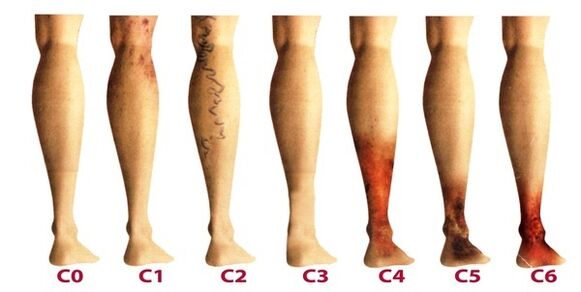
Die Krankheit entwickelt sich sehr langsam, manchmal vergehen mehr als ein Dutzend Jahre, bis die auftretenden Symptome den Patienten zwingen, sich von einem Phlebologen beraten zu lassen. In den Anfangsstadien von Krampfadern werden ihre Manifestationen oft auf Müdigkeit, Alter oder andere Gründe zurückgeführt. Um die Symptome der Krankheit vollständig zu berücksichtigen, werden ihre Manifestationen nach den Stadien der Krampfadern klassifiziert:
- Das erste Stadium beginnt sich in jungen Jahren häufiger zu manifestieren - nach 20 Jahren, wenn ein Schweregefühl in den Beinen auftritt, kann ein Ödem auftreten, das nachts vollständig verschwindet. An der Innenseite des Unterschenkels sehen Sie eine vergrößerte Vene, die sich als klumpige Beule in der Haut manifestiert. In diesem Stadium bemerken viele Menschen kleine Krampfadern. Im Allgemeinen sind die Symptome subtil und erhalten selten die Aufmerksamkeit, die sie verdienen.
- Das zweite Stadium ist durch eine Zunahme der äußeren Manifestation der erweiterten Vene gekennzeichnet. Die Krankheit entwickelt sich bereits vor dem Hintergrund der pathologischen Arbeit der Venenklappen, so dass die Stammvenen stark an Größe zunehmen und auch ihre Verlängerung festgestellt werden kann. Häufiger treten Schweregefühl und Brennen in den Beinen auf, sie werden bei langen Spaziergängen schnell müde.
- Durch das ständige Ungleichgewicht im Abfluss von venösem Blut wird die Krankheit bereits chronisch. Abends leiden die Patienten unter Ödemen in der Nähe des Knöchels, die sehr intensiv sein können. Die Beine sind schwer und in der Nacht können Krämpfe auftreten.
- In Ermangelung einer Behandlung in den früheren Stadien wirkt sich ein chronisches Versagen der Funktion des Venensystems negativ auf die Stoffwechselprozesse der Haut aus, besonders betroffen sind Bereiche im Unterschenkel. In der Nähe des Knöchels ist eine Verdunkelung der Haut sichtbar - Hyperpigmentierung, dicker und entzündet sich im Laufe der Zeit. Der beschriebene Zustand wird Lipodermatosklerose genannt. Wenn Sie zu diesem Zeitpunkt nicht mit der Therapie des Venensystems beginnen, bilden sich bald trophische Ulzera.
- Das fünfte Stadium wird von zahlreichen trophischen Geschwüren begleitet, von denen einige periodisch unter Narbenbildung abheilen.
- In der Zone seit langem bestehender trophischer Störungen öffnen sich große Geschwüre. Dieser Zustand erfordert eine dringende aktive Therapie, die sowohl auf die Behandlung von Krampfadern als auch auf die Heilung von Hautgeschwüren abzielt.
Diagnose
Es werden eine äußere Untersuchung der unteren Gliedmaßen in vertikaler und horizontaler Position des Körpers, Palpation der Venen und eine vorläufige Beurteilung des Krankheitsstadiums durchgeführt. Der Patient wird zu einem allgemeinen Bluttest geschickt, mit dem Sie das Bild der Krankheit genauer untersuchen können:
- Blutplättchenspiegel spiegelt eine Prädisposition für Thrombose wider;
- der Hämoglobinspiegel sowie die Anzahl der roten Blutkörperchen zeigen den Grad der Blutgerinnung an;
- durch den Anstieg des Leukozytenspiegels kann eine Entzündung beurteilt werden, was hilft, eine Thrombophlebitis schneller zu diagnostizieren.
Untersuchen Sie unbedingt das Venensystem der Beine, für das es viele Methoden gibt:
- Ultraschall-Dopplerographie - USDG;
- Phlebographie;
- CT-Phlebographie;
- Duplex-Angioscan - USAS;
- Phleboszintiographie;
- Photoplesmographie;
- Phlebomanometrie und dergleichen.
In der Praxis werden Patienten häufiger USAS und USG verschrieben, da sie helfen, das Venensystem der Beine vollständig zu untersuchen und degenerative Bereiche zu identifizieren. Die übrigen Methoden können zusätzlich verordnet werden, wenn die Ultraschalluntersuchung keinen vollständigen Überblick über das Krankheitsbild liefert. Einige dieser Methoden können Komplikationen wie Venenthrombose, Perforation der Gefäßwand mit einem Katheter und Kontrastmittelallergie haben. Betrachten Sie die am häufigsten praktizierten Techniken in der Phlebologie:
- Das USAS ermöglicht die Beurteilung der anatomischen, hämodynamischen und funktionellen Pathologien des Venenbetts. Die erhaltenen Daten werden per Computer verarbeitet, wonach das Modell des Venensystems auf Video angesehen oder auf Papier ausgedruckt werden kann.
- Doppler-Ultraschall mit hoher Genauigkeit bestimmt die Durchgängigkeit der oberflächlichen und tiefen Venen, die Geschwindigkeit des Blutflusses. Mit Doppler-Ultraschall können Sie die Funktion des Klappensystems beurteilen.
Nach umfassender Diagnostik erstellt der Arzt die Phlebocard des Patienten, mit der Sie die beschädigten Abschnitte des Venensystems, deren Grad und Länge bestimmen können. Als nächstes wird eine geeignete Behandlung ausgewählt.
Behandlung
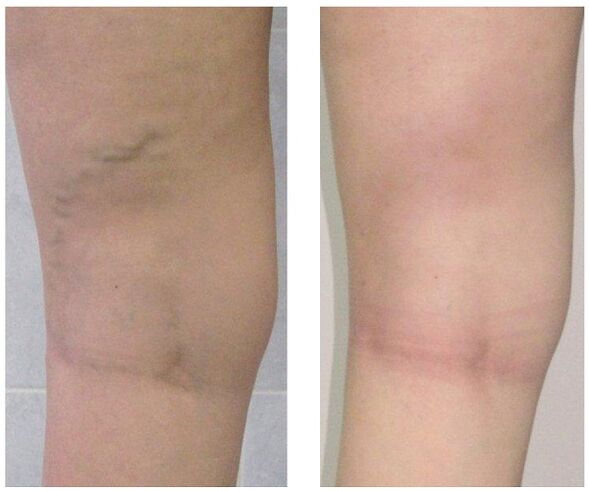
Sie wird umfassend durchgeführt und richtet sich nach den Symptomen, dem Grad der Krankheitsentwicklung und den Ergebnissen der Studie. In den Anfangsstadien wird eine konservative Therapie verordnet, die besteht aus:
- Medikamentöse Behandlung, wenn eine Gruppe von Medikamenten verschrieben wird:
- Anti-Protektor und phlebotonisch;
- Antikoagulanzien;
- Disaggreganten
- topische Präparate (Salben, Gele);
- entzündungshemmende Medikamente.
- Elastische Kompression, für die (selten) Kompressionsstrümpfe oder Bandagen verwendet werden. Es ermöglicht Ihnen, das Zusammendrücken der Muskeln zu dosieren, stagnierende Prozesse zu verhindern, die Durchblutung der Gefäße zu verbessern. Beim Tragen solcher Unterwäsche wird der Gefäßtonus künstlich aufrechterhalten.
- Physiotherapeutische Methoden, unter denen die besten Behandlungsergebnisse durch Elektrophorese, diadynamische Ströme, Laserstrahlung und Magnetfeld gezeigt wurden.
- Körperliche Aktivität möglich, die nur in Kompressionswäsche durchgeführt werden sollte (außer beim Schwimmen). Radfahren, Schwimmen, Joggen sind empfehlenswert. Der Phlebologe wählt ein individuelles Übungsset für die unteren Gliedmaßen aus, das täglich die Gefäße der Beine trainiert.
Darüber hinaus wird den Patienten empfohlen, jeden Abend fünfminütige Kontrastmittelbehandlungen unter der Dusche durchzuführen, wobei abwechselnd von heißem auf kaltes Wasser gewechselt wird. Solche Manipulationen verbessern den Blutfluss und tonisieren die Blutgefäße.
Zu Beginn der Behandlung ist es wichtig, den krankheitsverursachenden Faktor zu identifizieren, um ihn effektiv beeinflussen zu können. Und Risikopatienten sollten alle 2 Jahre zur Vorsorgeuntersuchung einen Phlebologen aufsuchen und eine Ultraschalluntersuchung der Beinvenen durchführen.
Wenn die konservative Behandlung keine Ergebnisse bringt oder Krampfadern in einem fortgeschrittenen Stadium beobachtet werden, wird ein chirurgischer Eingriff durchgeführt. Heute können Krampfadern dank der folgenden Methoden vollständig geheilt werden:
- Phlebektomie. Das Wesen der Operation besteht darin, die Hauptstämme der oberflächlichen Vene zu entfernen, um den pathologischen Blutabfluss zu beseitigen. Perforansvenen werden oft zum gleichen Zweck ligiert.
- Sklerotherapie. Es besteht in der Einführung eines Sklerosierungsmittels in den betroffenen Bereich der Vene, was zur Verbindung der Wände führt. Vor kurzem begannen sie, das geschäumte Sklerosierungsmittel für die gleichen Zwecke nach der Technologie aktiv zu verwenden. Der Blutfluss durch die defekte Stelle stoppt und der kosmetische Defekt in Form von hervorstehenden Knötchen wird beseitigt. Nach einem solchen Eingriff bleiben keine Narben zurück, alle Manipulationen werden ambulant ohne anschließenden Krankenhausaufenthalt durchgeführt. Die Sklerotherapie wird jedoch nur zur Fusion kleiner Äste der Venenstämme verwendet.
- Laserkoagulation. Mit Hilfe eines Laserstrahls wird der markierte Abschnitt der Vene erwärmt, deren Wände zusammenkommen und der Blutfluss stoppt. Diese Technik ist jedoch nur bei Venen mit einem Ausdehnungsdurchmesser von weniger als einem Zentimeter indiziert.
Verhütung
Präventive Maßnahmen können sowohl primär sein, um die Entstehung von Krampfadern zu verhindern, als auch sekundär, wenn es notwendig ist, das Risiko eines Rückfalls nach einer Operation zu verringern oder eine Verschlechterung des Krankheitsverlaufs zu verhindern. Hilfreiche Tipps:
- einen aktiven Lebensstil ohne schwere Belastungen der Beine führen: Schwimmen, Wandern, Radfahren;
- achte auf dein Gewicht;
- halten Sie beide Beine öfter angehoben;
- tragen Sie keine enge Unterwäsche und Absätze über 4 Zentimeter;
- orthopädische Einlagen verwenden;
- nehmen Sie eine Kontrastdusche;
- machen Sie jeden Tag fünfminütige Beinpräventionsübungen;
- Tragen Sie bei langen Spaziergängen Kompressionsstrümpfe.
Wenn Sie den geringsten Verdacht auf Krampfadern bemerken - prominente Knötchen an den Beinen, Schwellungen, Schweregefühl, verschieben Sie den Besuch beim Phlebologen nicht. Tatsächlich kann diese heimtückische Krankheit im Laufe der Zeit viele Komplikationen verursachen, einschließlich Thrombophlebitis und Thrombose.

























